RTG – co to jest i jak działa badanie rentgenowskie?
Badanie RTG, zwane też jako badanie rentgenowskie, należy do podstawowych technik diagnostycznych wykorzystywanych w nowoczesnej diagnostyce obrazowej. Polega na tym, że promieniowanie rentgenowskie – rodzaj promieniowania X o wysokiej energii – przechodzi przez ciało pacjenta i jest pochłaniane w różnym stopniu przez różne tkanki. Dzięki temu już w kilkanaście sekund powstaje zdjęcie rentgenowskie, które ukazuje kości, płuca czy inne narządy jamy brzusznej w charakterystycznych odcieniach szarości.
Działanie aparatu jest proste, choć oparte na precyzyjnej fizyce: aparat rentgenowski generuje wąską wiązkę promieni rentgenowskich, a detektor (kiedyś błona rentgenowska, dziś najczęściej cyfrowy panel) rejestruje obraz po wyjściu promieni z badanego obszaru ciała. Kości pochłaniają więcej promieni RTG, dlatego na zdjęciu wyglądają jasno; tkanki miękkie zatrzymują ich mniej, stąd ciemniejsze odcienie. Tak uzyskane prześwietlenie rentgenowskie pomaga lekarzowi szybko ocenić ewentualne złamania, zmiany nowotworowe czy niedrożności przewodu pokarmowego.
Choć w trakcie ekspozycji pacjent otrzymuje niewielką dawkę promieniowania RTG – nazywanego promieniowaniem jonizującym – w praktyce przebieg badania RTG, jest całkowicie bezbolesny, krótki i bezpieczny, jeśli przestrzega się obowiązujących norm ochrony radiologicznej.
Jak wygląda badanie RTG?
Przebieg badania RTG rozpoczyna się w rejestracji, gdzie pacjent okazuje skierowanie oraz dowód osobisty. Następnie technik radiolog prosi o zdjęcie odzieży z badanego obszaru ciała oraz o usunięcie wszystkich metalowych przedmiotów, które mogłyby zaburzać uzyskany obraz. W pracowni pacjent przyjmuje odpowiednią pozycję – najczęściej leżącą lub pozycję stojącą – zależnie od tego, czy planowane jest RTG klatki piersiowej, RTG kręgosłupa czy RTG stopy.
Gdy technik ustawi aparat, przez kilka–kilkanaście sekund przez ciało pacjenta przechodzi wiązka promieni rentgenowskich. To promieniowanie rentgenowskie (inaczej promieniowanie X) jest pochłaniane przez różne tkanki w różnym stopniu; detektor rejestruje te różnice i powstaje zdjęcie rentgenowskie. Cała ekspozycja trwa ułamek sekundy, a pacjent może zostać poproszony o krótkie wstrzymanie oddechu, by poprawić jakość obrazu.
W trakcie badania technik przebywa w osobnym pomieszczeniu, a pomieszczenie pacjenta osłaniają ruchome ekrany z ołowiu. Dzięki temu promieniowanie RTG dociera wyłącznie do niezbędnego obszaru ciała, a samo badanie rentgenowskie jest całkowicie bezbolesne i trwa zaledwie chwilę. Jeśli lekarz zleci wykonanie badania RTG z kilkoma projekcjami (np. przy urazach stawów), sekwencję ekspozycji powtarza się po korekcie ustawienia.
Po zakończeniu pacjent może od razu wrócić do codziennych zajęć; nie wymaga specjalnego przygotowania ani rekonwalescencji. Technik przekazuje obraz do systemu PACS, a lekarz radiolog opisuje go zwykle w ciągu 24h. Dzięki badaniu RTG nawet nagłe urazy czy niepokojące objawy można zweryfikować w trybie pilnym – i to z minimalną dawką promieniowania jonizującego.
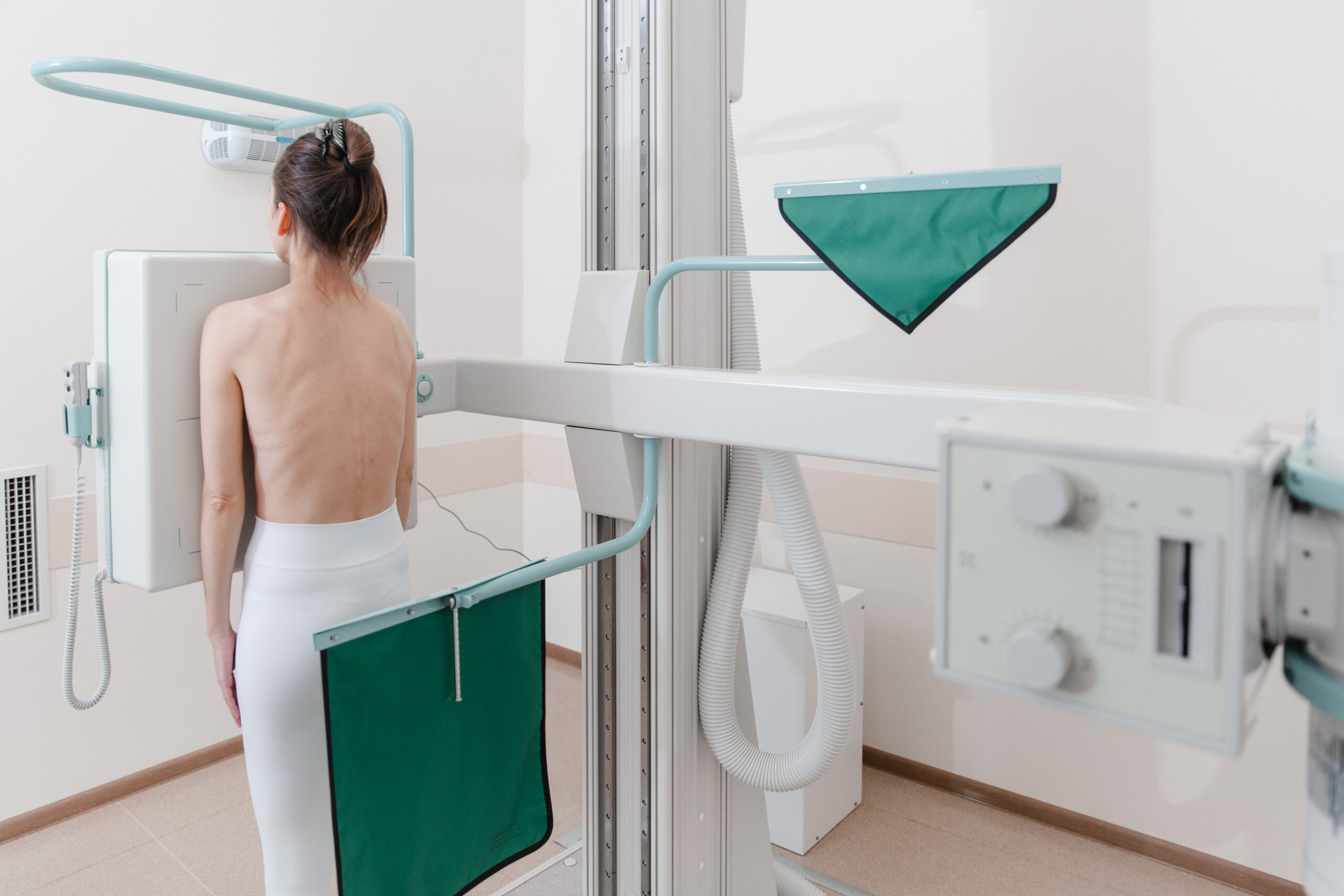
RTG z kontrastem – kiedy się je stosuje?
RTG z kontrastem wykorzystuje środek cieniujący, najczęściej zawierający jod lub bar (w przewodzie pokarmowym), aby uwidocznić narządy, które w zwykłym prześwietleniu rentgenowskim są słabo widoczne. W praktyce lekarz wybiera tę technikę, gdy klasyczne badanie RTG nie wystarcza do dokładnej oceny kształtu lub drożności określonej struktury.
Przy podejrzeniu refluksu, wrzodów czy niedrożności przewodu pokarmowego pacjent wypija baryt, a następnie wykonuje się RTG jamy brzusznej w kilku projekcjach. Środek równomiernie wypełnia przełyk, żołądek i jelita, co pozwala ocenić kontury ścian oraz tempo pasażu treści pokarmowej. W tzw. urografii dożylnej kontrast podany do krwiobiegu dociera do nerek, moczowodów i uwidacznia pęcherz moczowy. Badanie RTG pomaga wykryć kamicę, wady anatomiczne lub guzy układu moczowego. W trudnych diagnostycznie przypadkach lekarz może podać kontrast bezpośrednio przez sondę do dwunastnicy, by prześledzić odpływ żółci i soku trzustkowego (tzw. cholangiografia).
Kiedy unikać kontrastu? Podanie jodowego środka zwiększa ryzyko uszkodzenia nerek, zwłaszcza u osób z niewydolnością nerek lub cukrzycą; w tych grupach potrzebne jest dodatkowe nawodnienie i odstawienie metforminy. Bezwzględnym przeciwwskazaniem pozostaje ciąża szczególnie w pierwszym trymestrze.
Czy RTG z kontrastem wymaga specjalnego przygotowania? Tak. W zależności od badanego obszaru lekarz zaleca lekkostrawną dietę, rezygnację z napojów gazowanych i palenia papierosów, a czasem zastosowanie preparatu przeczyszczającego, aby jak najszybciej wypłukać środek cieniujący i poprawić jakość obrazu.
Dzięki tym procedurom RTG z kontrastem pozostaje cennym uzupełnieniem w diagnostyce obrazowej, szczególnie gdy potrzebna jest precyzyjna ocena światła przewodu pokarmowego czy drożności dróg moczowych, a tomografia komputerowa nie jest dostępna lub niesie wyższe dawki promieniowania.
Czym różni się RTG od tomografii komputerowej (TK)?
Oba badania korzystają z promieniowania RTG, jednak sposób, w jaki aparat rejestruje obraz, jest zupełnie inny. Badanie RTG to najszybsze i najłatwiej dostępne narzędzie w diagnostyce obrazowej, dlatego najczęściej stanowi pierwszy krok w ocenie urazu czy infekcji. Tomografia komputerowa sięga po ten sam rodzaj promieniowania, lecz przetwarza setki pojedynczych projekcji w trójwymiarowe przekroje, oferując niewspółmiernie większą szczegółowość. W praktyce lekarz decyduje się na TK dopiero wtedy, gdy potrzebna jest precyzja, której nie da zwykłe prześwietlenie rentgenowskie.
- Wymiar obrazu – RTG daje pojedyncze, dwuwymiarowe zdjęcie rentgenowskie; TK składa setki projekcji w przekroje 3D, umożliwiając dokładną ocenę skomplikowanych struktur ciała.
- Czas i dostępność – wykonanie zdjęcia RTG trwa kilkanaście sekund i jest powszechnie dostępne niemal w każdym szpitalu lub przychodni. TK zajmuje kilka minut i wymaga specjalistycznego sprzętu, dlatego termin bywa dłuższy, a koszt – wyższy.
- Dawki promieniowania – RTG oznacza niższe dawki promieniowania; TK, ze względu na wielokrotne skany, dostarcza większą ilość.
- Zastosowania kliniczne – RTG klatki piersiowej to szybki test w infekcjach lub urazach, RTG stopy czy RTG kręgosłupa. Tomografia komputerowa wybierana jest przy urazach wielonarządowych, drobnych zmianach nowotworowych lub gdy trzeba ocenić dokładne położenie struktur w obrębie mózgu czy jamy brzusznej.
W codziennej diagnostyce obrazowej lekarz zwykle rozpoczyna od badania RTG, które działa jak szybki podgląd stanu badanego obszaru, a gdy potrzebna jest precyzyjna analiza najdrobniejszych struktur, zleca tomografię komputerową, pozwalającą zobaczyć przekroje tkanek niewidoczne na tradycyjnym zdjęciu rentgenowskim.

Czy RTG jest szkodliwe?
Badanie RTG wykorzystuje promieniowanie rentgenowskie, czyli jeden z rodzajów promieniowania jonizującego, które w wysokich dawkach może uszkadzać DNA komórek. W diagnostyce stosujemy jednak minimalne dawki promieniowania, porównywalne z naturalnym tłem, jakie każdy z nas otrzymuje z promieniowania kosmicznego w ciągu kilku dni podróży samolotem.
Kluczowe jest to, że ekspozycja podczas pojedynczego zdjęcia rentgenowskiego trwa ułamek sekundy, a nowoczesne detektory cyfrowe pozwalają ją dodatkowo ograniczyć. Mimo to lekarz zawsze rozważa potencjalne ryzyko względem korzyści diagnostycznej – dlatego RTG zlecane jest tylko wtedy, gdy wynik badania ma znaczenie w procesie leczenia pacjenta.
Ostrożność obowiązuje u kobiet w pierwszym trymestrze ciąży; w tej grupie promienie X kieruje się wyłącznie na obszary oddalone od macicy lub zastępuje RTG badaniami bez promieniowania, np. USG czy MRI. U osób z licznymi przewlekłymi schorzeniami monitoruje się łączną dawkę w ciągu całego życia, aby uniknąć niepotrzebnych powtórzeń zdjęć.
W praktyce, stosując jednorazowe fartuchy ołowiane, ograniczając pole ekspozycji do wybranego obszaru ciała i przestrzegając zasady ALARA („as low as reasonably achievable”), badanie obrazowe RTG pozostaje całkowicie bezbolesne i bezpieczne. Dodatkowe środki ostrożności – takie jak zapisywanie wykonanych zdjęć RTG w książeczce zdrowia dziecka lub elektronicznej karcie pacjenta – pomagają lekarzom śledzić historię badań i planować dalszą diagnostykę obrazową świadomie, minimalizując ekspozycję na promienie X.
Czy do badania RTG trzeba się specjalnie przygotować?
W większości przypadków badanie RTG nie wymaga specjalnego przygotowania: pacjent przychodzi w dniu badania z dowodem osobistym oraz skierowaniem, zdejmuje metalowe przedmioty i zajmuje wskazaną pozycję. Istnieją jednak sytuacje, gdy zachowanie kilku prostych zasad znacząco poprawia jakość obrazu i skraca czas wizyty.
- RTG klatki piersiowej, RTG kręgosłupa, RTG stopy – wystarczy luźna odzież bez metalowych dodatków; biżuterię i zegarek zostaw w domu lub w szafce.
- RTG jamy brzusznej – dzień wcześniej obowiązuje spożywanie lekkostrawnej diety, rezygnacja z napojów gazowanych i palenia papierosów, by ograniczyć gazy jelitowe, które mogą zaburzać uzyskany obraz.
- Jeśli podawany jest środek cieniujący, lekarz zaleci picie większej ilości wody, aby jak najszybciej wypłukać środek cieniujący i odciążyć nerki.
- Przy badaniu pęcherza moczowego (urografia) technik prosi o opróżnienie pęcherza tuż przed zdjęciem lub przeciwnie – o wstrzymanie mikcji, w zależności od sytuacji.
Pacjentom zawsze zaleca się poinformowanie personelu o ewentualnej ciąży, przyjmowanych lekach (np. metformina w cukrzycy) czy implantach metalowych w badanym obszarze ciała. Stosując te proste wskazówki, przebieg badania obrazowego RTG jest krótki i bezstresowy dla pacjenta, a uzyskane obrazy są czytelne i precyzyjne dla lekarza.
Najczęściej zadawane pytania
Bibliografia
- W. Herring, Podręcznik radiologii (2020). Dostęp: 22.05.2025
- A. Zimny, Podstawowe zagadnienia w diagnostyce radiologicznej. Dostęp: 22.05.2025
- T. Czekaj, K. Gruszczyńska & A. Siemianowicz, Ogólna charakterystyka poszczególnych metod diagnostycznych – rentgenodiagnostyka. Dostęp: 22.05.2025