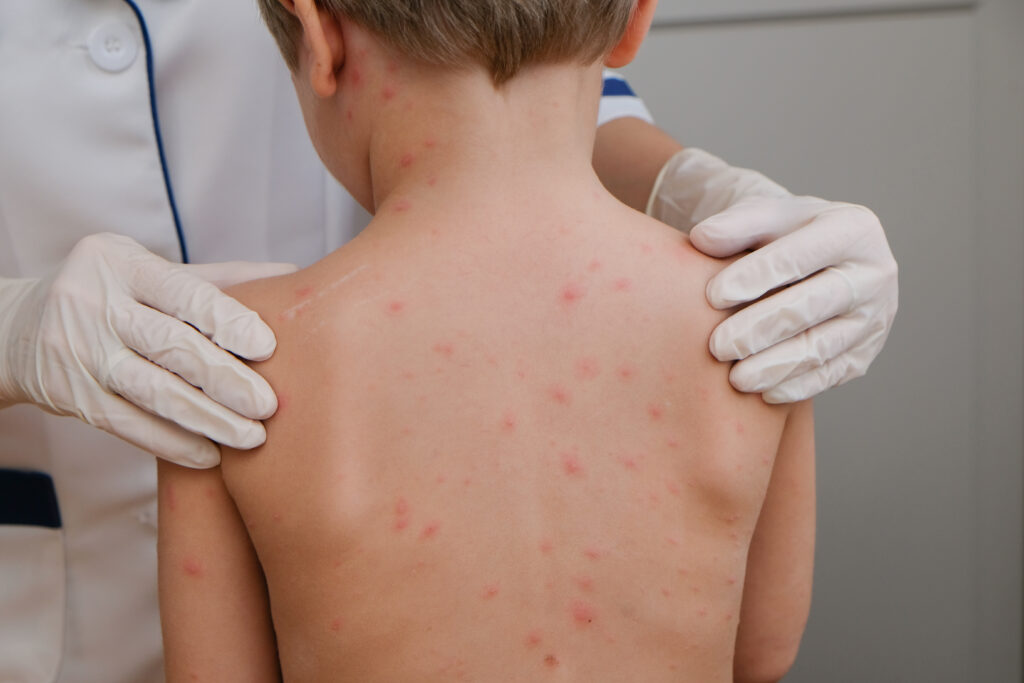
Jak przenosi się ospa i kto jest na nią narażony?
Ospa wietrzna jest wysoce zakaźną chorobą wirusową, przenoszoną głównie drogą kropelkową oraz przez bezpośredni kontakt z osobą chorą. Wirus ospy wietrznej dostaje się do organizmu przez błony śluzowe nosa, jamy ustnej oraz spojówki, a następnie rozprzestrzenia się drogą krwi.
Kto jest najbardziej narażony na zakażenie?
- Dzieci w wieku przedszkolnym i szkolnym – to najczęstsza grupa pacjentów, ponieważ ich układ odpornościowy dopiero się rozwija, a przebywanie w dużych skupiskach sprzyja transmisji wirusa.
- Dorośli, którzy nie przeszli choroby w dzieciństwie – w ich przypadku ospa wietrzna ma zwykle cięższy przebieg i wiąże się z większym ryzykiem powikłań, takich jak zapalenie płuc, zapalenie mięśnia sercowego czy zapalenie opon mózgowo rdzeniowych.
- Osoby z obniżoną odpornością – pacjenci po przeszczepach, chorujący na nowotwory lub przewlekle przyjmujący leki immunosupresyjne są szczególnie narażeni na ciężki przebieg ospy wietrznej i jej powikłania.
- Kobiety w ciąży – zachorowanie na ospę wietrzną w w pierwszym trymestrze ciąży zwiększa ryzyko poronienia i może prowadzić do poważnych wad wrodzonych, takich jak niska masa urodzeniowa, zaburzenia neurologiczne, wady narządu wzroku, problemy jelitowe oraz zaburzenia rozwoju umysłowego. Ospa w ostatnich dniach przed porodem lub tuż po nim stanowi bardzo duże zagrożenie dla noworodka — może rozwinąć się uogólnione zakażenie wielonarządowe o ciężkim przebiegu.
Wirus ospy wietrznej pozostaje w stanie utajenia w zwojach nerwowych i może reaktywować się w postaci półpaśca, szczególnie u osób starszych lub z osłabioną odpornością. Kontakt z osobą chorą na półpasiec może skutkować zachorowaniem na ospę wietrzną u osób, które jej wcześniej nie przechorowały. Półpasiec charakteryzuje się bolesnymi zmianami skórnymi, ograniczonymi do obszarów unerwionych przez zajęte nerwy (najczęściej klatka piersiowa lub twarz, zwykle po jednej stronie ciała), a ból może utrzymywać się wiele miesięcy (neuralgia popółpaścowa).

Ospa u dzieci – jak przebiega choroba?
Ospa wietrzna u dzieci zwykle ma łagodny przebieg. Choroba rozwija się w kilku etapach:
- Okres wylęgania ospy – trwa od 10 do 21 dni, w tym czasie wirus namnaża się w organizmie, ale nie daje jeszcze objawów.
- Początkowe objawy – złe samopoczucie, ból głowy, gorączka, osłabienie.
- Wystąpienie wysypki – zmiany skórne zaczynają się od plamek, które przechodzą w grudki, następnie pęcherzyki wypełnione płynem, a na końcu strupki. Wysypka może pojawić się na całym ciele, także w jamie ustnej i na błonach śluzowych.
- Łagodny przebieg – w większości przypadków choroba ustępuje po 7-10 dniach, a organizm wytwarza trwałą odporność.
Przebieg ospy wietrznej u dzieci do około 12. roku życia zazwyczaj jest łagodniejszy. U młodzieży i dorosłych objawy są cięższe, a powikłania występują częściej. Wyjątek stanowią noworodki, dzieci z niedoborami odporności i z chorobami skóry (np. atopowym zapaleniem skóry), u których przebieg może być wyjątkowo ciężki.
Warto podkreślić, że osoba chora zaraża już na 1–2 dni przed pojawieniem się wysypki, a okres zakaźności trwa do momentu odpadnięcia wszystkich strupków (zwykle ok. 7 dni od pojawienia się pęcherzyków). U osób z osłabioną odpornością okres wylęgania może się wydłużyć nawet do 28 dni. Wirus ospy może rozprzestrzeniać się w powietrzu na duże odległości, co tłumaczy nazwę „ospa wietrzna”.
Początki ospy – pierwsze objawy choroby
Pierwsze objawy ospy wietrznej często przypominają infekcję wirusową. Pojawia się:
- Stan podgorączkowy lub gorączka (38-39°C),
- Ból głowy i złe samopoczucie,
- Ból gardła i osłabienie,
- Pojawienie się pierwszych zmian skórnych – początkowo w postaci czerwonych plamek.
Charakterystyczna wysypka zwykle zaczyna się na tułowiu i twarzy, a następnie rozprzestrzenia się na kończyny. Może obejmować również błony śluzowe. Jeśli zauważysz powyższe objawy choroby, niezwłocznie skonsultuj się ze specjalistą.
Częstym objawem jest także brak apetytu. Wysypka pojawia się w kilku rzutach, co oznacza, że na ciele chorego mogą być jednocześnie widoczne plamki, grudki, pęcherzyki i strupki. Najwięcej zmian obserwuje się na tułowiu i twarzy, ale mogą występować również w jamie ustnej, na spojówkach, a nawet w okolicach narządów płciowych.

Jak leczyć ospę u dzieci?
Leczenie ospy wietrznej u dzieci skupia się na łagodzeniu objawów:
- Obniżanie gorączki – stosowanie paracetamolu, unikanie ibuprofenu, który może zwiększać ryzyko nadkażeń bakteryjnych.
- Łagodzenie świądu – kąpiele w letniej wodzie, stosowanie środków łagodzących swędzenie (np. mentolowe pudry, pianki).
- Dbanie o higienę skóry – unikanie drapania, obcinanie paznokci, stosowanie łagodnych środków antyseptycznych.
- Odpowiednie nawodnienie – picie dużej ilości płynów, aby zapobiec odwodnieniu.
W cięższych przypadkach lekarz może zalecić leczenie przeciwwirusowe (acyklowir), szczególnie u dzieci z obniżoną odpornością. Nieleczona ospa wietrzna może prowadzić do groźnych powikłań, takich jak nadkażenia bakteryjne wykwitów, zapalenie płuc, zapalenie opon mózgowo-rdzeniowych, a nawet zapalenie mózgu. Najczęstszym powikłaniem ospy jest wtórne zakażenie skóry, które może prowadzić do powstania blizn i dłuższego gojenia zmian skórnych. W niektórych przypadkach dochodzi do zapalenia mięśnia sercowego lub wątroby, co wymaga specjalistycznej opieki medycznej.
W leczeniu objawowym kluczowe jest unikanie stosowania ibuprofenu, aspiryny i innych niesteroidowych leków przeciwzapalnych (NLPZ), gdyż zwiększają ryzyko powikłań bakteryjnych. Paracetamol jest lekiem pierwszego wyboru. Warto zaznaczyć, że płynne pudry i papki są obecnie odradzane, ponieważ mogą sprzyjać nadkażeniom i utrudniać gojenie.
Jak zapobiegać bliznom po ospie?
Zapobieganie bliznom po ospie wietrznej jest kluczowe dla uniknięcia trwałych zmian skórnych. Przede wszystkim ważne jest, aby unikać drapania wykwitów, ponieważ może to prowadzić do nadkażenia bakteryjnego wykwitów i powstania blizn. Wirus ospy wietrznej powoduje charakterystyczne zmiany skórne, które goją się etapami, dlatego stosowanie preparatów nawilżających i regenerujących skórę może przyspieszyć proces gojenia. W trakcie trwania choroby warto zadbać o higienę skóry i stosować łagodne środki antyseptyczne, aby zmniejszyć ryzyko nadkażeń bakteryjnych. Ważnym elementem jest również ochrona przed promieniowaniem UV, gdyż skóra chorego na ospę wietrzną jest szczególnie wrażliwa na działanie słońca. W przypadku cięższych zmian skórnych lekarz może zalecić konsultację dermatologiczną, na której dobrane zostaną odpowiednie środki, które pomogą w regeneracji skóry i zmniejszą ryzyko powikłań.
Szczepienie na ospę – czy warto je wykonać?
Szczepionka przeciwko ospie wietrznej jest skutecznym sposobem ochrony przed chorobą i jej powikłaniami. W Polsce szczepienie to jest zalecane, a dla dzieci z grup ryzyka jest obowiązkowe.
Korzyści ze szczepienia:
- Zmniejsza ryzyko zachorowania – u zaszczepionych dzieci ryzyko ospy spada o 90%.
- Łagodniejszy przebieg choroby – jeśli ospa wystąpi, to w bardzo lekkiej postaci.
- Chroni przed powikłaniami.
Szczepienie przeciw ospie wietrznej jest zalecane dla dzieci od 9. miesiąca życia, a dla pełnej ochrony należy podać dwie dawki.
W Polsce rocznie notuje się około 200 tysięcy przypadków ospy wietrznej. W czasie choroby zaleca się izolację chorego od osób zdrowych, szczególnie z grupy ryzyka oraz tych, które nie chorowały na ospę, aby ograniczyć rozprzestrzenianie wirusa.
Najczęściej zadawane pytania o ospę wietrzną
Bibliografia
- A. Mierzejewska, A. Jung, Ospa wietrzna u dzieci (2012), Pediatria i Medycyna Rodzinna, 8(4), 329-334., Data dostępu: 20.03.2025r.
- A. A. Gershon, Zakażenia wirusem ospy wietrznej-półpaśca., Data dostępu: 20.03.2025r.
- E. Gowin, W. Horst-Sikorska, Czy trzeba bać się ospy wietrznej? Should we be afraid of varicella?., Data dostępu: 20.03.2025r.
- Ł. K. Wysoczański, A. Rosner-Tenerowicz, A. Zimmer, P. N. Węgierek, M. Zimmer, Ospa wietrzna i półpasiec u kobiet w ciąży i połogu (2019), Varia Medica, 3(3), 213-220., Data dostępu: 20.03.2025r.